🩺 Qu’est‑ce qu’une sleeve ?
La sleeve gastrectomie (ou gastrectomie longitudinale) est une intervention de chirurgie bariatrique qui consiste à retirer environ 60 à 80 % de l’estomac pour ne laisser qu’un tube étroit, en forme de manchon. Cette réduction entraîne :
- une satiété beaucoup plus rapide,
- une diminution de l’appétit grâce à la réduction de la production de ghréline (hormone de la faim),
- une diminution du volume des repas,
- des effets métaboliques favorables.
Il s’agit d’une technique restrictive, non réversible, réalisée sous coelioscopie et généralement en moins d’une heure.
🏥 Comment se déroule l’intervention ?
La sleeve gastrectomie est une intervention standardisée, maîtrisée et réalisée par les équipes spécialisées du CHU Charleroi‑Chimay. Elle suit un parcours précis, pensé pour la sécurité et le confort du patient.
1. 🧭 Avant l’intervention
Après la décision collégiale en réunion multidisciplinaire, le patient bénéficie :
- d’une consultation préopératoire avec le chirurgien
- d’un bilan anesthésique
- d’un accompagnement nutritionnel et psychologique
- parfois d’un régime préopératoire pour réduire la taille du foie et faciliter la chirurgie
Cette préparation optimise la sécurité et les résultats.
2. 🛏️ Le jour de l’opération
L’intervention se déroule sous anesthésie générale, en chirurgie mini‑invasive (coelioscopie).
Étapes principales
- Le chirurgien réalise 3 à 5 petites incisions pour introduire la caméra et les instruments.
- L’estomac est sectionné verticalement à l’aide d’une agrafeuse chirurgicale.
- Environ 60 à 80 % de l’estomac est retiré.
- Le manchon restant est vérifié pour s’assurer de son étanchéité.
- L’intervention dure en moyenne 30 à 60 minutes.
Cette technique limite la douleur postopératoire et permet une récupération rapide.
3. 🌅 Après l’intervention
Hospitalisation
- Séjour moyen : 1 à 2 jours
- Reprise de la marche quelques heures après l’opération
- Surveillance de la douleur, de l’hydratation et de la cicatrisation
Reprise alimentaire
Elle se fait progressivement, en plusieurs phases :
- Liquides clairs
- Textures mixées
- Alimentation normale adaptée
Le diététicien accompagne chaque étape.
Retour à domicile
- Reprise des activités légères en quelques jours
- Arrêt de travail de 2 à 4 semaines selon le métier
- Supplémentation vitaminique selon les recommandations de l’équipe
4. 🔄 Suivi à long terme
Le suivi est essentiel pour garantir la sécurité et la réussite de la sleeve.
Il comprend :
- consultations régulières avec le chirurgien
- suivi nutritionnel
- accompagnement psychologique si nécessaire
- bilans sanguins réguliers
- soutien à l’activité physique
Ce suivi permet de stabiliser la perte de poids, prévenir les carences et accompagner les changements de mode de vie.
⚠️ Quels sont les risques ?
Comme toute intervention chirurgicale, la sleeve comporte des risques. Les plus fréquents ou importants incluent :
Risques précoces
- Fuites au niveau de la ligne d’agrafage
- Hémorragie
- Infection
- Phlébite / embolie pulmonaire
Risques tardifs
- Carences nutritionnelles
- Reflux gastro‑œsophagien (chez certains patients)
- Dilatation progressive du manchon avec regain pondéral possible
Le suivi régulier permet d’identifier ces complications et de proposer de traitements.
🎯 Quels résultats peut‑on attendre ?
La sleeve est aujourd’hui l’une des interventions les plus pratiquées en Europe pour l’obésité sévère. La perte du poids sera fonction du comportement alimentaire et de modification de l’activité physique du patient.
- Amélioration ou disparition de nombreuses comorbidités (selon la perte de poids) :
- diabète de type 2
- hypertension
- apnée du sommeil
- dyslipidémie
- Amélioration significative de la qualité de vie (selon la perte de poids) :
- Meilleure mobilité, réduction des douleurs articulaires (selon la perte de poids) :
- Impact positif sur l’estime de soi et la santé mentale (dans un cadre de suivi adapté)
👥 À qui s’adresse la sleeve ?
La sleeve est indiquée pour des patients présentant :
Critères médicaux
- IMC ≥ 40, ou
- IMC ≥ 35 avec comorbidités (diabète, HTA, apnée du sommeil, etc.)
- Échec des prises en charge médicales (nutrition, activité physique, traitements)
- Après 18 ans
- Absence de reflux sévère (car la sleeve peut l’aggraver)
Profil idéal
- Patients qui mangent de gros volumes, avec une sensation de faim difficile à contrôler
- Patients motivés pour un changement durable du mode de vie
- Patients capables de s’engager dans un suivi à long terme
Contre‑indications fréquentes
- Reflux gastro‑œsophagien sévère
- Troubles du comportement alimentaire non stabilisés
- Pathologies psychiatriques non contrôlées
- Dépendances actives (alcool, drogues)
🏥 La prise en charge au CHU Charleroi‑Chimay
La Clinique de l’Obésité propose un parcours complet, sécurisé et humain :
- Évaluation multidisciplinaire
- Préparation nutritionnelle et psychologique
- Intervention réalisée par des équipes expertes
- Suivi postopératoire structuré
- Réathlétisation et accompagnement durable
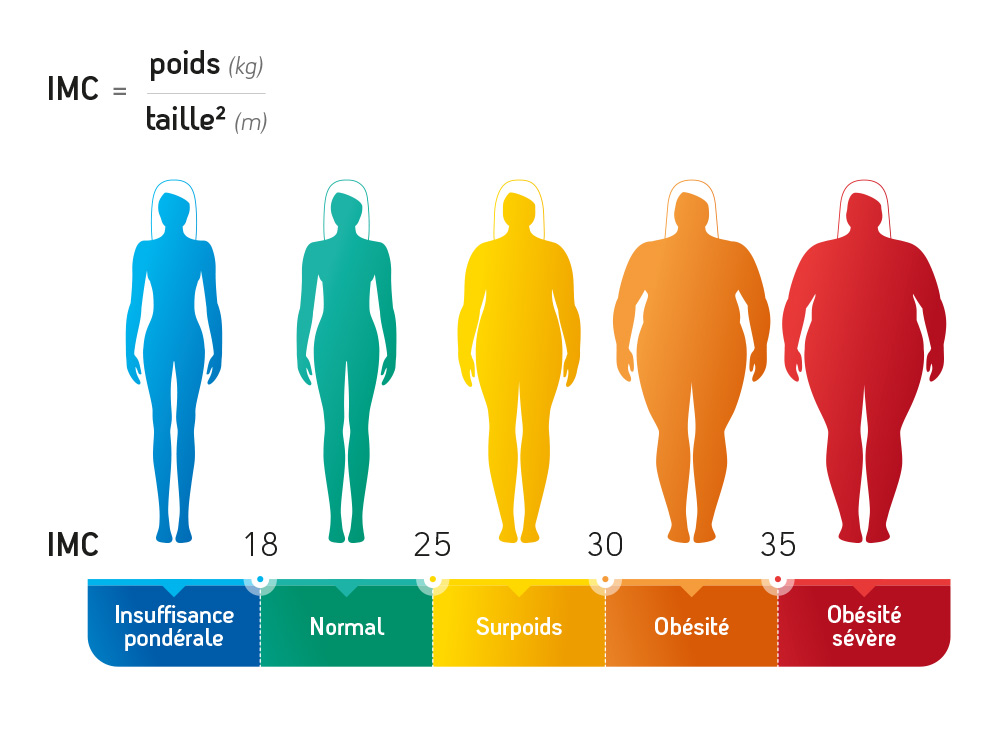
 Le surpoids : IMC (Indice de masse corporelle) de 25 à 30
Le surpoids : IMC (Indice de masse corporelle) de 25 à 30 L’obésité simple : IMC de 30 à 35
L’obésité simple : IMC de 30 à 35 L’obésité morbide : IMC de 35 à 40 avec comorbidités
L’obésité morbide : IMC de 35 à 40 avec comorbidités La super – obésité : IMC supérieur à 50
La super – obésité : IMC supérieur à 50  L’échec de la prise en charge de l’obésité
L’échec de la prise en charge de l’obésité  Les complications de la chirurgie de l'obésité : douleurs, vomissements, diarrhées, pertes de poids non-contrôlable...
Les complications de la chirurgie de l'obésité : douleurs, vomissements, diarrhées, pertes de poids non-contrôlable...